© 2012 Matteo Lencioni | P.I. 00897520466
ita
INFORMAZIONI GENERALI SUL MELANOMA
Il melanoma è una neoplasia maligna, la cui sede più frequente di localizzazione è la cute. L’incidenza e la mortalità di questo tumore sono in continuo aumento in tutto il mondo. La diagnosi di melanoma è essenzialmente clinica; l’utilizzo di un apparecchio, il dermatoscopio, permette di eseguire il controllo delle lesioni pigmentate della cute e quindi di prevenire l’insorgenza del melanoma. (cosiddetta mappatura dei nei). Il melanoma è un tumore che se non diagnosticato e trattato precocemente può essere difficilmente curabile.
Ogni anno in italia circa 35000 persone sviluppano un melanoma e circa 7300 muoiono a causa di esso; negli ultimi 10 anni i casi di melanoma diagnosticato sono raddoppiati rispetto agli anni precedenti. Se diagnosticato per tempo il melanoma può essere curabile; E’ un tumore che origina dai melanociti (le cellule della pelle che contengono il pigmento chiamato melanina); Il melanoma si forma da melanociti trasformati in cellule tumorali a seguito di mutazioni provocate da agenti esterni (radiazioni uv e ionizzanti) con maggior frequenza in soggetti geneticamente predisposti (familiarità del melanoma). Il melanoma è un tumore che se non trattato precocemente ha una elevata possibilità di metastatizzare.
La lesione può apparire improvvisamente sulla pelle sana o può originare da un nevo preesistente, anche congenito; le sedi più a rischio sono quelle generalmente più esposte (il tronco per l’uomo e le gambe e le braccia per la donna); il fattore di rischio più conosciuto è infatti l’esposizione solare, soprattutto per i soggetti di pelle chiara o capelli rossi e biondi e occhi celesti o verdi (cosiddetti fototipi a rischio); alcuni nevi congeniti di grosse dimensioni possono portare ad un rischio maggiore di sviluppare un melanoma; altri fattori di rischio sono:
1) avere un elevato numero di nevi (più di 50)
2) avere avuto ripetute ed importanti scottature solari nell’infanzia e nell'adolescenza
3) avere uno o più casi di melanoma in famiglia
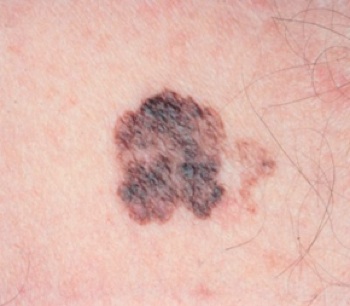
Alcune regole possono aiutare a riconoscere un melanoma da un nevo tranquillo:
Una semplice regola che il paziente può adottare anche da solo per fare una prima valutazione dei propri nei è quella dell'ABCDE, e cioè porre attenzione alle seguenti caratteristiche del nevo, che se presenti (soprattutto se piu di due-tre) impongono alla persona di segnalare la cosa al proprio medico di famiglia, che deciderà quindi se richiedere o no la visita dello specialista.
A (asimmetria) - la lesione non è regolare, non ha aspetto rotondeggiante ma asimmetrico, con le due sue metà non sovrapponibili
B (bordi) - il contorno della lesione non è regolare ma frastagliato
C (colore) - il colore non è uniforme, ma ci sono zone piu scure, irregolari, con tonalità nerastre, bluastre, color piombo o anche rossastre, alternate a zone più chiare (aspetto variegato)
D (dimensioni) - solitamente un nevo pericoloso ha dimensioni dai 0,5 mm in poi
E (evoluzione) - molto importante; il nevo che cambia aspetto, cresce, nel giro di pochi mesi richiede una valutazione. non è detto che tutti i nevi che crescono siano dei melanomi, ma il melanoma si presenta solitamente come repentina variazione e modifica di nevo preesistente
L’esame dermatoscopico (la mappatura dei nei):
La cute del paziente viene osservata con uno strumento chiamato dermatoscopio (o microscopio ad epiluminescenza). Gli apparecchi di ultima generazione (videodermatoscopi a luce polarizzata collegati ad un computer) consentono l'esame delle lesioni pigmentate della cute con elevatissima risoluzione (mappatura dei nei) e permettono anche la registrazione delle immagini acquisite da utilizzare per il cosiddetto follow up (controlli e monitoraggio nel tempo); questa procedura consente di evidenziare alcune caratteristiche del nevo non visibili ad occhio nudo, i cosiddetti caratteri dermatoscopici e i cosiddetti "pattern" che se ben analizzati possono ben orientare lo specialista ed aiutarlo nella diagnosi precoce del melanoma.
Per approfondire ulteriormente l'argomento consiglio il sito www.ilmelanoma.com a cura di Nicola Angelotti, dermatologo
La chirurgia del melanoma
Tutti i nevi possono, senza pericolo essere asportati chirurgicamente, oltretutto, l’asportazione di una lesione sospetta è l’unico modo per scoprire precocemente se si tratta di un melanoma e quindi di salvare la vita al paziente. Negli stadi iniziali il melanoma è guaribile con una adeguata escissione chirurgica della lesione con margini ben definiti dettati dalle linee guida internazionali; in alcuni casi può essere necessario asportare anche uno o più linfonodi regionali dopo averli localizzati con un apposito esame (ricerca del linfonodo sentinella). Il corretto approccio ad una lesione pigmentata sospetta della pelle deve sempre essere quello di una escissione limitata (1-2 millimetri di margine) e sutura diretta. Una asportazione subito ampia, come era in uso fino a 15-20 anni fa, è ora assolutamente da evitare, dato che l’esito cicatriziale ampio, comprometterebbe irrimediabilmente la eventuale (ove indicata) procedura di ricerca del linfonodo sentinella;
Anche la piccola cicatrice della prima escissione a scopo bioptico deve comunque essere sempre fatta nel rispetto assoluto delle regole della chirurgia plastica, e cioè estrema delicatezza nel maneggiare i tessuti, emostasi rapida ed accurata per evitare rischi di diffusione di eventuali cellule maligne. L’escissione di un sospetto melanoma deve essere sempre completa e a tutto spessore eccetto in rarissimi casi selezionati, dove per evitare demolizioni invalidanti in assenza di diagnosi certa, possono essere indicate biopsie intralesionali. L’ escissione limitata del nevo sospetto deve essere sempre eseguita a bisturi (non elettrobisturi né laser!) e può essere generalmente fatta ambulatoriamente, in anestesia locale, con infiltrazione di anestetico, possibilmente con l’aggiunta di adrenalina, non infiltrando la zona sottostante la lesione ma sola mente ai margini (anestesia a barriera). La chiusura della piccola losanga cutanea richiede, praticamente in qualsiasi distretto cutaneo, solamente una sutura diretta sia dei piani profondi che della cute. Se non strettamente necessari (lesioni grandi in zone particolari), sono assolutamente da evitare lembi locali e tantomeno innesti cutanei in prima istanza, sempre per l’elevato rischio di compromissione delle vie linfatiche. In caso di conferma di melanoma, si dovrà quindi provvedere il prima possibile, e comunque non oltre i tre mesi, all'allargamento dell’escissione limitata secondo le attuali linee giuda. In questo caso, a seconda della zona, può essere indicata l’esecuzione di lembi di vicinanza o innesti, in questa fase consentiti, dato che l’eventuale marcatura del linfonodo con mezzo di contrasto è già stata fatta. La procedura della radicalizzazione chirurgica (allargamento) viene infatti eseguita subito dopo la linfoscintigrafia (il giorno stesso o il giorno dopo), insieme alla linfadenectomia selettiva (asportazione del linfonodo sentinella). In ogni caso, per la riparazione della perdita di sostanza residua dovranno essere sempre adottate le procedure più semplici, e la chiusura diretta, ove possibile, è sempre da preferire. L’utilizzo di lembi ad isola è da riservare eccezionalmente solo ai casi di esposizione di strutture ossee, vascolari o tendinee. L’innesto è, anche se esteticamente meno valido, preferibile ai lembi locali, dato che può facilitare l’individuazione di eventuali metastasi locoregionali. I margini di allargamento attuali sono, rispetto al passato, decisamente ridotti, basti pensare che solo 15 anni fa veniva ancora eseguito il cosiddetto allargamento di Olsen (chirurga finlandese) che prevedeva escissioni di 10 cm e oltre, anche se con il risparmio della fascia muscolare. Le attuali riduzioni (nel peggiore dei casi 3 cm) permettono nella maggioranza di casi di eseguire una adeguata chiusura della zona, ma alcune zone sensibili, come ad esempio naso, palpebre, orecchio, possono richiedere piccole modifiche ai protocolli, con riduzione dei margini, al fine di poter consentire una buona ricostruzione della zona, senza provocare mutilazioni invalidanti; anche qui la chirurgia plastica ha molte soluzioni, consentendo il rimodellamento senza distorsioni anche dopo una escissione allargata di melanoma. In caso di melanoma sub ungueale di mano e piede le linee guida impongono la disarticolazione della intera falange distale; per melanomi prossimali delle dita, qualora non sia possibile eseguire adeguati margini di escissione è indicata la completa amputazione del dito interessato compreso il metacarpo per la mano e il metatarso al piede
Il linfonodo sentinella
Questa tecnica, che consiste nella visualizzazione della via linfatica e del linfonodo drenante la zona del melanoma, richiede anch'essa alcuni importanti accorgimenti da parte del chirurgo plastico che la esegue. La procedura prevede l'esecuzione di un semplice esame chiamato linfoscintigrafia, da fare o il giorno prima o il giorno stesso dell'intervento e che consentirà da parte del medico nucleare, di guidare con esattezza il chirurgo alla localizzazione e all'asportazione del linfonodo (o linfonodi) radiomarcati. A seconda del numero di linfonodi evidenziati e delle sedi, potrebbe essere necessaria l'anestesia generale, ma spesso è sufficiente una sedazione più anestesia locale. Il radiofarmaco utilizzato dal medico nucleare, consentirà al chirurgo, con l’utilizzo di un rilevatore di scintigrammi intraoperatorio (gamma probe), di localizzare e rimuovereil linfonodo senza problemi e con elevatissima precisione. L’utilizzo aggiuntivo di un colorante vitale (patent blue V) può ulteriormente facilitare “visivamente” il compito del chirurgo nella individuazionedel linfonodo. Il colorante vitale dovrà essere iniettato nelle stesse sedi del radiofarmaco (intorno alla cicatrice) una ventina di minuti prima dell’intervento chirurgico. Se ben eseguita, questa tecnica un bassissimo rischio di complicanze locali: ematomi, sieromi, danni nervosi, linfedema dell’arto). Sono interventi che si possono fare generalmente in regime di day hospital anche in caso di anestesia generale. Controindicazioni all’ esecuzione di questa procedura sono, oltre alla pregressa asportazione non limitata del melanoma o l' uso di lembi od innesti nella prima escissione, la presenza di evidenti adenopatie linfonodali, evidenza di metastasi a distanza e/o viscerali, gravi patologie associate. Una controindicazione relativa è l’obesità. Con gli attuali margini di escissione, minimi rispetto agli anni passati, i vecchi e antiestetici esiti cicatriziali dopo la chirurgia del melanoma sono ridotti al minimo, ma in alcuni casi, può essere richiesta dai pazienti (soprattutto se giovani donne) una correzione delle cicatrici residue. Per motivi oncologici (controllo delle possibili recidive satelliti regionali) è sconsigliato eseguire procedure correttive soprattutto se con apporto di tessuti (lembi, lipofilling) entro i 10 anni obbligatori di follow up (controlli nel tempo); alcuni casi di melanomi sottili, e cioè a basso rischio di ripresa di malattia, possono prevedere procedure estetico-ricostruttive anche dopo cinque anni.
Dopo diagnosi istologica finale anche del linfonodo sentinella, da parte del Patologo, in base al risultato dell’esame, il chirurgo insieme alll’oncologo decideranno quindi la necessità o meno di dover eseguire eventualmente una terapia adiuvante con interferone, che può variare come dose o durata a seconda del caso.
Tempi di recupero e prognosi
In caso di asportazione di melanomi agli stadi iniziali (stadio 0 ed 1) la guarigione è rapida e senza postumi, con una percentuale di sopravvivenza a 5 anni praticamente del 100%¸ per stadi superiori, la prognosi è in funzione dello spessore istologico della lesione.
I pazienti sottoposti a chirurgia del melanoma dovranno inoltre essere seguiti ambulatoriamente con scadenze ben definite, a seconda dello spessore istologico e di altri parametri individuati dal patologo (numero di mitosi, presenza di ulcerazione ed altri); il cosiddetto follow up dovrà essere sempre eseguito per almeno 10 anni dalla diagnosi, con periodici esami strumentali decisi dallo specialista (di solito indagine radiografica polmonare, ecografia epatica e linfonodale); in casi selezionati, su indicazione dell'oncologo potrà essere eseguita una tac total body o una pet-tac (tomografia ad emissione di positroni), come previsto dalle linee guida italiane ed internazionali per il melanoma.
Asportazione tumori maligni cutanei e nevi giganti congeniti
Gli altri tumori maligni della cute (epiteliomi baso o spinocellulari, sarcomi o altro) richiedono procedure chirurgiche diverse a seconda del tipo, della sede di insorgenza e della loro estensione; si va da semplici asportazioni e suture dirette, a lembi cutanei di vicinanza, innesti di cute o vere e proprie ricostruzioni plastiche. I nevi giganti congeniti o nevi melanocitici congeniti giganti, sono presenti fin dalla nascita e si presentano come una macchia scura a voltee ricoperta da peluria. piccoli nevi (fino a 1-2 cm) possono essere presenti in un bambino su 1000 nati circa, nevi maggiori, anche estesi per diverse decine di cm possono presentarsi in 1 neonato ogni 30000-50000). I nevi giganti devono giungere all’attenzione del chirurgo plastico il prima possibile; in alcuni casi può essere infatti indicata una asportazione già nei primi giorni di vita quando il nevo è ancora localizzato negli strati superficiali della cute. le possibilità di rimozione di queste estese lesioni pigmentate sono diverse: si va dall'asportazione ed innesti sottili prelevati da aree sane, all'asportazione e riparazione con lembi di cute sana precedentemente espansi (dilatati progressivamente) con espansori cutanei. L'asportazione completa, a volte può richiedere molti interventi e molti anni di trattamento; i minimi residui di pigmentazione che possono rimanere dopo le suddette procedure, potranno essere rimosse con un trattamento laser, che consentirà anche di rimuovere definitivamente eventuali peli residui, presenti spesso in queste lesioni.
Il melanoma e altri tumori della cute

Specialista in Chirurgia Plastica Ricostruttiva Estetica





